|
||||||||||||
| 1. Retos diagnósticos y Retos Terapéuticos | ||||||||||||
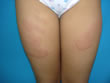
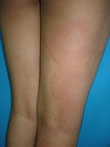
| 1-1 Caso con Penfigo Benigno localizado (Enfermedad de Hailey-Hailey) en vulva vs. Enfermedad Acantolítica de la vulva. Dificultad en el manejo. | ||||||||||||
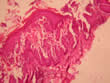
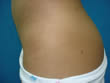
Presentado por Rolando Hernández Pérez Clínica Ntra. Señora del Pilar. Barinas. Venezuela. Favor ver foto histopatológica:DSCN2282.jpg- Foto clínica: DSCN2262.jpg
Este caso fue discutido en una edición anterior y presentado como un Penfigo de Hailey-Hailey VS. Dermatitis Acantolítica de la Vulva; la paciente ha tenido una evolución tórpida. Recibió: a) Prednisona (Meticorten) 50 mg/día, interdiario, 2) DDS 50-100 mg/día, 3) Infiltración con acetónido de triancinolona (estándar) 4) Propionato de Clobetazol 5) Criocirugía (buena respuesta) 6) Fluconazol Itraconazol. 7) Tratamiento tópico calmante y antiséptico , con muy poca respuesta . Los exámenes de laboratorio y convencionales dentro de la normalidad. Agradezco la valiosa ayuda en el manejo de éste caso.
|
||||||||||||
| Enviar comentario Puede enviar tambien directamente su comentario a [email protected] |
||||||||||||
| 1.2 Caso con placa psoriasiforme en antebrazo izquierdo de 6 meses de evolución. | ||||||||||||
Dra. Carmen Bastidas Montilla Hospital General Dr. Luis Razetti. Barinas. Venezuela Se trata de un paciente de 84 años de edad. Húngaro, quien refiere la aparición de placa eccematosa, psoriasiforme, alargada, de 4 cm de longitud mayor, asintomática en cara interna del antebrazo izquierdo con 6 meses de evolución (favor ver foto clínica:DSCN480.jpg). Favor ver foto clínica. No tiene biopsia, pues hemos pensado extirpación completa para lograr tratamiento y estudio.
Que piensan ustedes y sería su conducta. Gracias. |
||||||||||||
| 1.3 Caso de paciente de 9 años de edad con cuadro clínico tipo urtica (placa edematosa) con pigmentación residual. | ||||||||||||
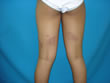
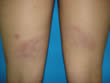
Dra. Damaris Carrasquero de Paredes (Pediatra) Barinas. Venezuela. Se trata de una paciente de 9 años de edad, procedente del medio rural quien es referida por el pediatra por presentar manchas oscuras con 2 semanas de evolución. No presenta fiebre y buen estado general. Examen físico dentro de la normalidad. Al examen dermatológico máculas o manchas eritemato-violáceas algunas concéntricas, en forma de líneas, redondas y ovaladas, en piel de los glúteos (cara posterior), piernas y cintura pélvica, asintomáticas . (Favor ver foto clínica DSC00597.jpg DSC00598.jpg DSC00602. jpg ) No hay antecedentes de ingesta de medicamentos, ni de traumatismo, sólo un antecedente que me pareció importante practica danza en su escuela (traumatismo trivial??)
Nota: en la última foto (DSC00602 se observa solo una pigmentación residual) Luego en la espera de los exámenes de laboratorio convencionales incluso, 72 hora después de haberla visto con las fotos clínicas que ustedes vieron, me llega con estas lesiones que muestro en la fotos ( Fotos clínicas DSC00606.jpg DSC00607.jpg DSC00609.jpg)
¿Cual es su diagnostica?, ¿como lo manejarías.? |
||||||||||||
1.4 CONTINUAN LOS CASOS DE POSIBLES INFECCIONES DE LOS TEJIDOS BLANDOS (Micobacteriosis atípicas) ASOCIADOS CON PRACTICAS SEPTICAS POR PERSONAL NO MÉDICO Y EL LUGARES INSALUBRES |
||||||||||||
El día jueves nuevamente nos llega a nuestra consulta privada dos casos de múltiples abscesos, con costras hemáticas en lugares en donde un curioso le colocara agua milagrosa a través de inyecciones para tratamiento de osteoartrosis y mialgias generalizadas. Muchas de las mismas como la que se ve en el hombre tienen aspecto espotricoideo y en el otro caso típicos abscesos; tomamos muestra para cultivo microbiológico y estudio histopatológico cuyos resultados esperamos. (Favor ver foto clínica:DSC00581.jpg DSC00587.jpg)
Parece mentira, no obstante la gran cantidad de notificaciones, denuncias, información escrita, radio y TV, sobre todo en las últimas semanas, con los brotes de micobacteriosis/mesoterapia en Caracas, Valencia, Barinas, la gente sigue buscando alternativas de cura y los organismos competentes no han podido controlar la situación.
|
||||||||||||
| 2 COMENTARIOS A CASOS ANTERIORES (edición anterior, edición Nº 82) | ||||||||||||
| 2-1) Tumor gnómico. Reto quirúrgico. Willian Ortiz Cáseres, JJ. Henriquez , Marina Chopite, Margarita Oliver , Oscar Reyes Jaime. Hospital Vargas. Instituto de Biomedicina. Caracas. Venenzuela. | ||||||||||||
Interesante caso. Hace un tiempo tuve un caso similar y la conducta fue la siguiente. En primer lugar solicitar Rx del dedo afectado para establecer si hay erosión de la falange distal o no por el tumor. Aplicar anestesia troncular y anestesia infiltrativa local que permita la fácil separación entre la piel suprayacente y el tumor. Utilizar un torniquete para lo cual empleo un guante ésteril al cual se abre un orificio muy pequeño por donde se introduce el dedo afectado, esto permite un campo completamente limpio durante los 15 minutos que debe durar la cirugía. La línea de corte debe ir justo por debajo de la lesión y rodeandola hasta la unión de ambos bordes ungueales. Levantar la piel hasta descubrir completamente el tumor y extirparlo. Es muy probable que el defecto resultante sea completamente deprimido y por lo tanto deba ajustarse la piel que se ha despegado por encima del tumor. El aspecto estético y funcional es bastante bueno. María Gabriela Rodríguez. Valencia Caso de Tumor glômico: Mi primera sugerencia es de hacer una ultrasonografía de las "partes moles" (tecido alrededor de la lesión) para conocer los limites de ella e sus relaciones con los tecidos vecinos. Puede tambien hacer con dopples se sospechar de que tenga vascularización (creo que ese no sea el caso). Después, si la lesión tuvier márgenes bien definidas y una capa quística, puede sacarlo todo de una vez. Cuanto al corte en la piel, yo haria en media luna, paralelo a la borda de la lamina ungueal, unos 5 mm de ella, desde un lado hacia el otro del pulpejo digital. Con eso llevantaría la piel del pulpejo, disecando el tumor. Por fin, volveria la piel del pulpejo a su posición original, removendo el excedente cierrando la piel. Un gran problema puede ser la mala definición entre el tumor e los tejidos adjacentes, que puede ocurrir con frecuencia en eses tumores. Eso hace que la extirpación total sea mui dificil. Una opción podría ser la extirpación con control histológico de las margenes por congelación, con cirurgía micrografica de Mohs. La Dra. Selma Cernea de São Paulo - Brasil tiene una grand experiencia (más de 10 casos) de tumoras glomicos subungueais extirpados por cirurgia micrografica de Mohs, con excelentes resultados. 2. Caso de los siringomas: Es un caso muy dificil! Lo unico que puede ser hecho es la remoción aislada de cada lesión. Prefiero una extirpación con "saucerização" e dejar cierrar por segunda intención (asociada a una eletrocoagulación com alta frecuencia) a hacer una eletrocoagulación aisladamente, una vez que puede tener recurrencia ya que la tumoración es en dermis reticular Y puede no ser destruida totalmente con las fulguración simple. Con tantas lesiones, algunas veces el mejor es extirpar solamente las que más molesten la paciente. Fuerte abrazo, Dr. Luiz Roberto Terzian La imagen clínica me recordaron un quiste mucinoso digital o llamado también quiste mixoide cutáneo ; son más frecuente en la superficie dorsal de las falange distal ( éste caso es en la región ventral) son de color azulado y drenan material gelatinoso. Histopatológicamente hay una hendidura en la dermis sin revestimiento epitelial, rico en mucopolisacaridos ácidos. La cirugía debe ser muy cuidadosa preferiblemente bajo un lente magnificador o microscópica. Saludos: Rolando Hernández Pérez. Barinas. Venezuela --//-- Dado que estas lesiones son firmes dérmicas o ligeramente más profundas, pero respetan piel, el tratamiento es realizar una incisión ventral, despegar y extraer como si de un pequeño quiste se tratara y cerrar por planos. No suelen recidivar y el único problema es que una cicatriz en pulpejo puede luego doler. Pero como son lesiones muy dolorosas creo que es asumible el riesgo. Un saludo Isidoro Hernández Vicente
|
||||||||||||
| 2-2) SIRINGOMAS MÚLTIPLES. Reto terapéutico. Crespo, L. Ortega, J. Ortiz, W. Hospital Vargas. Instituto de Biomedicina. Caracas. Venezuela. | ||||||||||||
Se trata de paciente femenina de 16 años, estudiante, natural y procedente de Cúpira estado Miranda, sin antecedentes patológicos conocidos quien inicia enfermedad actual hace 4 años desde cuando presenta pápulas pruriginosos en tórax, cuello y extremidades por lo que acude a facultativo para tratamiento. Al examen físico: Tal vez sea un karma más, como castigo de los que dicen que nuestra especialidad es frívola y Light. Me parecen demasiado extensos para ir haciéndoles Electrofulguración. Yo se lo hago a los infraorbitarios, a veces responden bien, otras veces no, como una paciente que ví esta semana , solo tardaron 1 mes y medio en recidivar. He tratado con preparados a base de acido salicílico, y acido retinoico, y la verdad, es socrática: ¡solo se que no se nada!. Agradezco todo lo que puedan sugerir. Dra. Raquel M Ramos M Este es un caso realmente difícil, Siringoma generalizado. En los casos menos intenso y/o un número menor de lesiones, generalmente uso el equipo de Radiociugía de Ellman , con aguja de varices, en corriente de corte Nº 2 y coagulación con intensidad de 1,6-1,8 descargo en dermis reticular uno por uno, hay que hacer varias sesiones. En este caso con múltiples pápulas, prácticamente incontables, el tratamiento tópico sería casi imposible. Conozco en la literatura científica de un tratamiento con Isotretinoina oral, pero no tengo experiencia. Saludos: Doctores Hospital Vargas: |
||||||||||||
| 3 COMENTARIOS A CASOS ANTERIORES (ediciones pasadas) | ||||||||||||
Caso con parestesia en cuero cabelludo posterior a implante de biopolímeros presentado por el Dr. Oscar Reyes Jaime Un paciente con parestesias en cuero cabelludo y que no se precisa si es zonal, general, continuas ..., obliga a muchos diagnósticos diferenciales desde patomimias a neurológicos, tumorales ... Cuesta trabajo creer que los biopolímero migraron ( una biopsia demostraría su presencia y certeza diagnóstica, lo que daría fin a las especulaciones. Con respecto a la espectrometria me parece interesante cualquier técnica de diagnóstico no invasiva, pero en su fase experimental debe ir avalada por comprobaciones por otras técnicas. Creo que en este caso un buen neurólogo es el profesional con más experiencia y el que debe de valorar e ir descartando los diversos procesos. Un saludo Isidoro Hernández Vicente Caso de Gránulos de FORDYCE en labio presentado por Rolando Hernández Pérez en la Edición Nº 81 del viernes 25/07/2005. Espero ver respuestas de otros profesionales. A mi personalmente no me sugieren otra patológía de G. sebáceas ectópicas. Lo solemos ver con bastante frecuencia aunque en pocas ocasiones con tanta intensidad. Un saludo Isidoro Hernández Vicente Este caso (resumen abajo) presentado por Rolando Hernández Pérez como RETO DIAGNOSTCO en la edición Nº 65 de PIEL-L LATINOAMERICANA del 25/03/2005 fue felizmente estudiada en el Hospital Vargas de Caracas (Instituto de Biomedicina) y me informó la Dra. Olga Zerpa que resultó un Lupus Sub-agudo Se trata de una paciente de 57 años de edad, natural y procedente de Pueblo Llano-Edo. Mérida. Venezuela, quien consulta por erupción tipo placa, eritemato papulosa, anular y arciforme, eritematosa, discretamente pruriginosas, algunas con descamación marginal y dolor a la palpación, localizadas en tórax, cuello, miembros superiores y algunas veces en piernas, con más de 8 años de evolución, cíclica, que responde a los esteroides tópicos y sistémico. (Favor ver foto clínica DSC00215; DSC00218; DSC00219)Histopatológicamente: cuadro compatible con eritema polimorfo. No hay antecedente de drogas, no hay historia de enfermedad asociada, no hay antecedentes de enfermedad familiar importante. Laboratorio convencional e inmunológico dentro de la normalidad. RX de tórax normal. ¿En que piensan ustedes? Para revisar la discusión por favor ir a la edición 65. Muchas gracias .
|
||||||||||||
| 4. Caso gentilmente enviado por el Dr. Antonio Guzman desde La Asunción Paraguay.. Demostrativo | ||||||||||||
|
¿Cual es su diagnóstico? Dr. Antonio Guzmán
Dra. Victoria de Morra
Dra. Gloria Mendoza
Asunción- Paraguay
CLIC AQUI PARA BAJAR EL CASO EN FORMATO POWER POINT
|
||||||||||||
| 5. LA VOZ DEL DERMATOLOGO (A flor de piel) | ||||||||||||
Al menos un 10% de los turistas españoles que viajan a un país del trópico tienen que acudir al médico al término de su estancia porque presentan algún problema de salud, afirmó hoy el jefe de la Unidad de Medicina Tropical y Parasitología Clínica del Hospital Ramón y Cajal, Rogelio López-Vélez. ALGUNAS CONSIDERACIONES SOBRE LA PATOGENIA DEL VITILIGO Y SU TRATAMIENTO. Y ahora hasta tornados tenemos
|
||||||||||||
| 6. NOVEDADES EN NUESTRO GAVETERO | ||||||||||||
| 6.1 Paradojas (Dr. Francisco Kerdel Vegas) | ||||||||||||
| 6.2 Diccionario Dermatológico ( Briceño Maaz T. ) | ||||||||||||
|
PATROCINANTES |